Gli Ormoni esercitano un’importante influenza sull’appetito vedremo come fare per migliorare i livelli degli ormoni che controllano il peso del corpo.

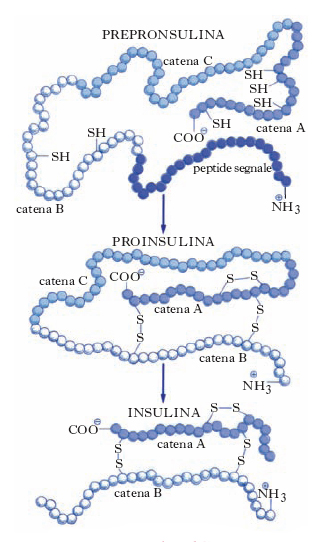
INSULINA
L’insulina è un ormone prodotto dalle cellule beta del pancreas. È secreta in piccole quantità durante il giorno e in grandi quantità dopo i pasti.
L’insulina permette alle cellule di rifornirsi dell’energia necessaria attraverso gli zuccheri presenti nel sangue. L’energia non consumata dall’attività metabolica dell’organismo viene stoccata nel tessuto adiposo sottoforma di trigliceridi.
In pratica, l’insulina “dice” alle cellule del tessuto adiposo (gli adipociti) di immagazzinare il grasso, favorendo la lipogenesi (o ingrassamento).
La patologia che va sotto il nome di INSULINORESISTENZA è causa di livelli eccessivi di questo ormone dopo i pasti ricchi in carboidrati e ha come conseguenza l’aumento eccessivo di tessuto adiposo.
Diabetes Care. 2008 Feb;31
Insulin resistance and hyperinsulinemia: is hyperinsulinemia the cart or the horse?
Shanik MH1, Xu Y, Skrha J, Dankner R, Zick Y, Roth J.
L’eccesso di cibo, soprattutto di zuccheri, carboidrati raffinati, e cibo spazzatura, è una delle principali cause della resistenza all’insulina e dell’aumento dei livelli di di questo ormone.
Se si vogliono normalizzare i livelli di insulina e migliorare la sensibilità a essa è possibile apportare le seguenti modifiche alla propria dieta e al proprio stile di vita:
- Evitare o ridurre al minimo lo zucchero: alte quantità di fruttosio e di saccarosio promuovono la resistenza all’insulina e un suo aumento.
Curr Opin Lipidol. 2013 Jun;24(3):198-206.
Adverse metabolic effects of dietary fructose: results from the recent epidemiological, clinical, and mechanistic studies.
Stanhope KL1, Schwarz JM, Havel PJ.
- Ridurre i carboidrati: una dieta a basso contenuto di carboidrati, in particolare quelli raffinati, facilita un calo immediato dei livelli di insulina.
Nutr Metab (Lond). 2005; 2: 31.
Carbohydrate restriction improves the features of Metabolic Syndrome. Metabolic Syndrome may be defined by the response to carbohydrate restriction
Jeff S Volek and Richard D Feinman
- Mangiare più proteine: in realtà le proteine innalzano i livelli di insulina nel breve termine, ma poi, nel lungo termine, dovrebbero portare a una riduzione della resistenza all’insulina, aiutando così a eliminare il grasso in eccesso accumulato.
Nutr Metab (Lond). 2012 Jan 27;9(1):5.
Quality protein intake is inversely related with abdominal fat.
Loenneke JP1, Wilson JM, Manninen AH, Wray ME, Barnes JT, Pujol TJ.
- Mangiare più grassi sani: gli acidi grassi omega3 presenti in alcuni vegetali, come i semi di lino e di chia, nonché nei pesci grassi aiutano a diminuire la resistenza all’insulina.
Diabetologia. 2008 Jul;51(7):1261-8.
Beneficial effects of long-chain n-3 fatty acids included in an energy-restricted diet on insulin resistance in overweight and obese European young adults.
Ramel A, Martinéz A, Kiely M, Morais G, Bandarra NM, Thorsdottir I.
- Attività fisica regolare: è risaputo che svolgere attività fisica regolarmente è molto importante per accrescere la salute generale dell’organismo. In uno studio, le donne in sovrappeso che quotidianamente hanno fatto una camminata a passo sostenuto oppure il jogging hanno avuto un significativo aumento della sensibilità all’insulina e una diminuzione del grasso viscerale entro 14 settimane.
Obes Res. 2004 May;12(5):789-98.
Exercise-induced reduction in obesity and insulin resistance in women: a randomized controlled trial.
Ross R, Janssen I, Dawson J, Kungl AM, Kuk JL, Wong SL, Nguyen-Duy TB, Lee S, Kilpatrick K, Hudson R.
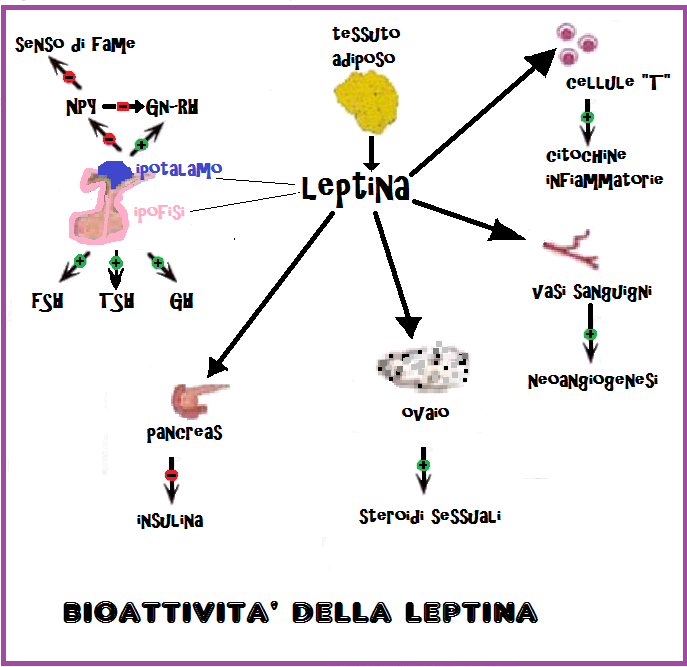
LEPTINA
La leptina è un ormone prodotto dalle cellule del tessuto adiposo. Regola il senso di sazietà, e risulta utile per ridurre l’appetito e per aiutare a sentirsi più pieni più a lungo. La leptina è inoltre coinvolta nella regolazione del metabolismo.
Uno dei compiti principali della leptina è quello di segnalare all’ipotalamo, la parte del cervello che controlla l’appetito, che il corpo ha assunto sufficiente quantità di cibo. La leptina dice al cervello che c’è abbastanza grasso in deposito e che quindi non è più necessario, aiutando così a prevenire una sovralimentazione, che porterebbe inevitabilmente a un aumento di peso corporeo.
Le persone che sono in sovrappeso o coloro che soffrono di obesità hanno solitamente livelli molto elevati di leptina nel sangue. Uno studio ha addirittura constatato che i livelli di leptina nelle persone obese sono fino a 4 volte superiori a quelli delle persone normopeso.
N Engl J Med. 1996 Feb 1;334(5):292-5.
Serum immunoreactive-leptin concentrations in normal-weight and obese humans.
Considine RV, Sinha MK, Heiman ML, Kriauciunas A, Stephens TW, Nyce MR, Ohannesian JP, Marco CC, McKee LJ, Bauer TL,
Ma se leptina riduce l’appetito, perché le persone obese con alti livelli di leptina non mangiano meno e non perdono peso? Perché le mutazioni del recettore OB-R portano a una resistenza verso quello che è il compito svolto dalla leptina. Tale resistenza rappresenta a sua volta una causa molto preoccupante dell’obesità.
Quando la segnalazione della leptina viene compromessa, il messaggio di smettere di mangiare non arriva al cervello, per cui la persona non riesce a rendersi conto di aver assunto/immagazzinato abbastanza energia e mangia di più del dovuto.
Circ Res. 2007 Sep 14;101(6):545-59.
Leptin signaling and obesity: cardiovascular consequences.
Yang R, Barouch LA.
Inoltre, i livelli di leptina si riducono quando si perde peso, e questo è uno dei motivi principali per cui è così difficile mantenere la perdita di peso nel lungo termine. Dopo il dimagrimento, dato che diminuisce la presenza di leptina la persona è stimolata a mangiare di più perché il cervello non riceve sufficienti segnalazioni relative alla sazietà.
Horm Metab Res. 1996 Dec;28(12):698-703.
Relationship between weight loss maintenance and changes in serum leptin levels.
Wing RR, Sinha MK, Considine RV, Lang W, Caro JF.
- Evitare i cibi infiammatori: limitare gli alimenti che causano l’infiammazione, in particolare lo zucchero e i cibi e le bibite zuccherate, i grassi trans e idrogenati, i prodotti trasformati/processati e quelli ricchi di additivi, conservanti e coloranti.
- Mangiare più cibi antinfiammatori: una dieta antiinfiammatoria, ricca di antiossidanti e grassi buoni come gli omega-3, è una delle soluzioni migliori per diminuire il livello dell’infiammazione in tutto il corpo, compreso nell’ipotalamo.
Food Nutr Res. 2016 Jan 29;60:29268.
Effect of long chain omega-3 polyunsaturated fatty acids on inflammation and metabolic markers in hypertensive and/or diabetic obese adults: a randomized controlled trial.
Ellulu MS, Khaza’ai H, Patimah I, Rahmat A, Abed Y.
- Attività fisica regolare: molte ricerche dimostrano che un moderato esercizio fisico accresce la sensibilità alla leptina.
Diabetes. 2008 Mar;57(3):614-22.
Synergy between leptin therapy and a seemingly negligible amount of voluntary wheel running prevents progression of dietary obesity in leptin-resistant rats.
Shapiro A, Matheny M, Zhang Y, Tümer N, Cheng KY, Rogrigues E, Zolotukhin S, Scarpace PJ.
- Dormire a sufficienza: vari studi hanno registrato che la mancanza di un adeguato riposo porta a un calo dei livelli di leptina e a un aumento dell’appetito.
Ann Intern Med. 2004 Dec 7;
Brief communication: Sleep curtailment in healthy young men is associated with decreased leptin levels, elevated ghrelin levels, and increased hunger and appetite.
Spiegel K, Tasali E, Penev P, Van Cauter E.
- Integratori: in una recente ricerca le donne che hanno seguito una dieta dimagrante e che hanno assunto regolarmente integratori di olio di pesce e di acido alfa-lipoico hanno perso maggiore peso e hanno sperimentato un minor abbassamento nei livelli di leptina rispetto alle donne nel gruppo di controllo.
Effects of α-lipoic acid and eicosapentaenoic acid in overweight and obese women during weight loss. Navas-Carretero S, Prieto-Hontoria PL, Moreno-Aliaga MJ. Martínez JA.
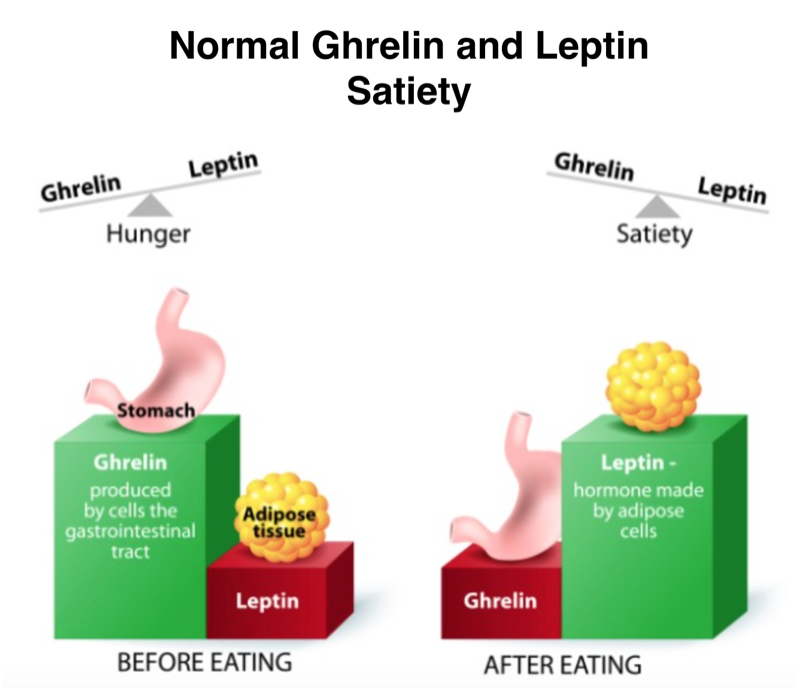
GRELINA
La grelina, o ghrelina, è l’ormone che stimola l’appetito, ed è noto anche come “ormone della fame”. Quando lo stomaco è vuoto, alcune cellule presenti in esso e nel pancreas (rispettivamente le cellule P/D1 ed epsilon) rilasciano la grelina, che invia un messaggio all’ipotalamo segnalando che è necessario mangiare.
Obes Rev. 2007 Jan;8(1):21-34.
The role of leptin and ghrelin in the regulation of food intake and body weight in humans: a review.
Klok MD, Jakobsdottir S, Drent ML.
Normalmente, i livelli di grelina sono più alti poco prima di mangiare e si abbassano circa un’ora dopo aver consumato un pasto.
Alcuni studi hanno dimostrato che nelle persone obese i livelli di grelina si riducono solo leggermente anche dopo aver mangiato. A causa di ciò, l’ipotalamo non riceve un segnale sufficientemente forte utile per smettere di mangiare, e ciò può ovviamente portare a una sovralimentazione.
A preprandial and postprandial plasma levels of ghrelin hormone in lean, overweight and obese Saudi females Maha H. Daghestani Zoology Department, College of Science, Section of Science and Medical Studies, King Saud University.
Per migliorare la funzione dell’ormone grelina si possono prendere in considerazione i seguenti suggerimenti:
- Meno zucchero: evitare gli alimenti contenenti sciroppo di fruttosio-glucosio (HFCS) e le bevande zuccherate, che possono compromettere le segnalazioni della grelina dopo i pasti.
Nutr Diabetes. 2013 Dec 23;
Ghrelin receptor regulates HFCS-induced adipose inflammation and insulin resistance.
Ma X1, Lin L2, Yue J3, Pradhan G4, Qin G5, Minze LJ6, Wu H7, Sheikh-Hamad D7, Smith CW4, Sun Y8.
- Più proteine: mangiare alimenti proteici a ogni pasto, soprattutto a colazione, contribuisce a ridurre i livelli di grelina e a promuovere il senso di sazietà nell’arco della giornata.
Metabolism. 2011 Sep;60(9):1300-11.
Effect of a high-protein diet on ghrelin, growth hormone, and insulin-like growth factor-I and binding proteins 1 and 3 in subjects with type 2 diabetes mellitus.
Gannon MC, Nuttall FQ.
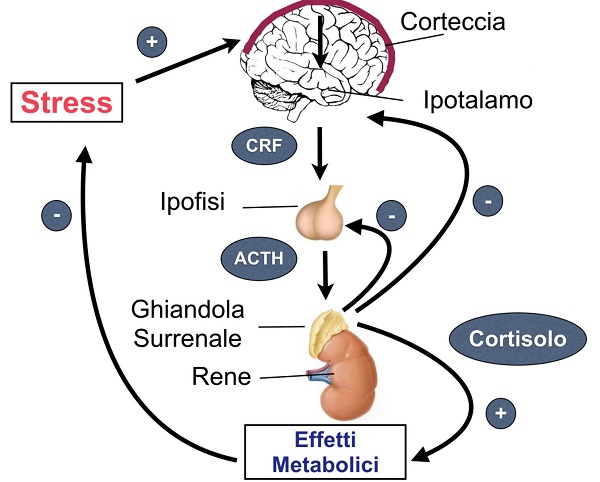
CORTISOLO
Il cortisolo è un ormone steroideo rilasciato dalle ghiandole surrenali. È comunemente noto come “ormone dello stress” perché i suoi livelli aumentano proprio quando il corpo è sotto stress.
Come altri ormoni, anche il cortisolo è di vitale importanza per la sopravvivenza.
Tuttavia, livelli costantemente elevati di questo ormone possono portare a consumare eccessive quantità di cibo causando un’accrescimento di peso corporeo.
Psychoneuroendocrinology. 2001 Jan;26(1):37-49.
Stress may add bite to appetite in women: a laboratory study of stress-induced cortisol and eating behavior.
Epel E, Lapidus R, McEwen B, Brownell K.
Alcuni studi hanno constatato che le donne che hanno accumulato più grasso addominale rispondono allo stress con una maggiore produzione di cortisolo.
J Clin Endocrinol Metab. 2002 Aug;87(8):3984-8.
Comment: response of the hypothalamic-pituitary-adrenocortical axis to high-protein/fat and high-carbohydrate meals in women with different obesity phenotypes.
Vicennati V, Ceroni L, Gagliardi L, Gambineri A, Pasquali R.
Anche una dieta dimagrante rigorosa può aumentare i livelli di cortisolo. In uno studio, nelle donne che hanno adottato una dieta a basso contenuto calorico i livelli di cortisolo e di stress erano più alti rispetto a quelli delle donne che hanno adottato una dieta normale.
Low Calorie Dieting Increases Cortisol
Janet Tomiyama, Traci Mann, Danielle Vinas, Jeffrey M. Hunger, Jill DeJager, and Shelley E. Taylor
Alcune strategie alimentari e non possono contribuire ad abbassare i livelli di cortisolo:
- Dieta equilibrata: è necessario mangiare alimenti genuini e seguire una dieta bilanciata. Bisogna inoltre evitare di ridurre eccessivamente l’apporto calorico.
- Meditazione: la pratica della meditazione può diminuire in modo significativo la produzione di cortisolo e favorire il rilassamento.
Physiol Behav. 1991 Sep;50(3):543-8.
Effect of Buddhist meditation on serum cortisol and total protein levels, blood pressure, pulse rate, lung volume and reaction time.
Sudsuang R, Chentanez V, Veluvan K.
- Ascoltare musica: studi dimostrano che se si fa ascoltare musica rilassante al paziente durante vari tipi di procedure mediche il cortisolo aumenta meno rispetto a quando non si fa ascoltare musica.
Hepatogastroenterology. 2004 Mar-Apr;51(56):451-3.
Reduction in salivary cortisol level by music therapy during colonoscopic examination.
Uedo , Ishikawa H, Morimoto K, Ishihara R, Narahara H, Akedo I, Ioka T, Kaji I, Fukuda S.
- Dormire a sufficienza: riposarsi è necessario per il corretto funzionamento di tutto l’organismo e per evitare disfunzioni anche nella produzione degli ormoni. Uno studio ha constatato che i piloti di elicottero che, per via del lavoro, hanno perso 15 ore di sonno nel corso di una settimana hanno avuto livelli di cortisolo superiori del 50-80%. Inoltre, le secrezioni di cortisolo e noradrenalina sono rimaste alte anche nei due giorni di riposo successivi al lavoro. In media, è necessario dormire 8 ore a notte.
Sleep deficit and stress hormones in helicopter pilots on 7-day duty for emergency medical services.
Samel A, Vejvoda M, Maass H.
- Fare attività fisica: è vero che durante l’esercizio fisico il cortisolo aumenta, ma nel lungo termine fare attività fisica regolarmente aiuta ad alleviare le tensioni e a mantenere stabili i livelli di cortisolo. Si consiglia soprattutto l’attività aerobica all’aria aperta
ESTROGENI
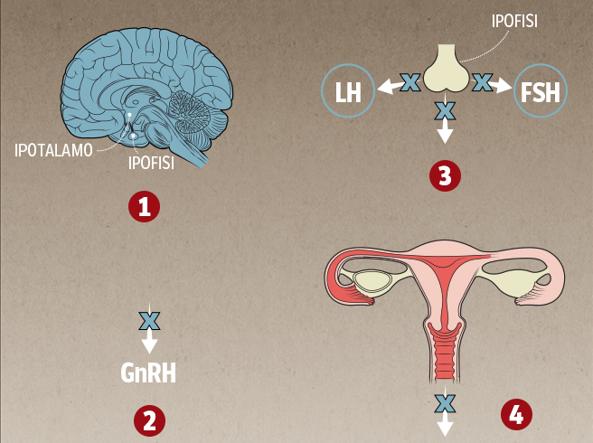
Gli estrogeni sono i più importanti ormoni sessuali della donna. Vengono prodotti principalmente dalle ovaie, e sono coinvolti nella regolazione del sistema riproduttivo femminile.
Sia livelli molto alti sia livelli molto bassi di estrogeni possono portare a un aumento di peso. Questo dipende dall’età, dall’azione degli altri ormoni, e dallo stato generale di salute.
Per garantire la capacità di riproduzione durante l’età fertile, gli estrogeni cominciano a favorire il deposito di grasso sin dalla pubertà.
J Clin Endocrinol Metab. 2004 Apr;89(4):1869-78.
Estrogen controls lipolysis by up-regulating alpha2A-adrenergic receptors directly in human adipose tissue through the estrogen receptor alpha. Implications for the female fat distribution.
Pedersen SB, Kristensen K, Hermann PA, Katzenellenbogen JA, Richelsen B.
Inoltre, gli estrogeni sono i responsabili di un maggiore accumulo di grasso durante la prima metà della gravidanza.
Le donne obese tendono ad avere livelli di estrogeni più alti rispetto alle donne con un peso ideale o normale. Oltre a ciò, durante la menopausa, quando i livelli di estrogeni scendono notevolmente poiché diminuisce la loro produzione nelle ovaie, lo stoccaggio di grasso tende a interessare di più la pancia e meno i fianchi e le cosce. Questa situazione causa una maggiore resistenza all’insulina e aumenta il rischio di obesità e di disturbi a essa legati come le malattie cardiovascolari, il diabete di tipo 2, e l’ipertensione.
Biomed Res Int. 2014;
Estrogen Deficiency and the Origin of Obesity during Menopause
Fernando Lizcano and Guillermo Guzmán
I seguenti cambiamenti nella dieta e nello stile di vita possono aiutare l’organismo a gestire e a regolare meglio i livelli degli estrogeni:
- Più fibre alimentari: vari studi dimostrano che aumentare il consumo di fibre riduce i livelli di estrogeni.
J Clin Oncol. 2004 Jun 15;22(12):2379-87.
Effects of a high-fiber, low-fat diet intervention on serum concentrations of reproductive steroid hormones in women with a history of breast cancer.
Rock CL, Flatt SW, Thomson CA, Stefanick ML, Newman VA, Jones LA, Natarajan L, Ritenbaugh C, Hollenbach KA, Pierce JP, Chang RJ.
- Verdure crocifere: la presenza di indolo-3-carbinolo all’interno delle verdure crocifere sembra avere effetti benefici sugli estrogeni, andandone ad alterare il metabolismo.
Nutr Cancer. 1991;16(1):59-66.
Altered estrogen metabolism and excretion in humans following consumption of indole-3-carbinol.
Michnovicz JJ, Bradlow HL.
- Semi di lino: nonostante l’alta presenza di fitoestrogeni che potrebbero interferire con l’azione degli estrogeni, i semi di lino sembrano avere effetti benefici sul metabolismo degli estrogeni nella maggior parte delle donne.
Front Neuroendocrinol. 2010 Oct;31(4):400-19.
The pros and cons of phytoestrogens.
Patisaul HB, Jefferson W.
- Esercizio fisico: ancora una volta, l’attività fisica aiuta a normalizzare i livelli degli ormoni, compresi quelli degli estrogeni, sia nelle donne in premenopausa sia in quelle in postmenopausa
J Appl Physiol (1985). 2011 Dec;111(6):1687-93.
Exercise lowers estrogen and progesterone levels in premenopausal women at high risk of breast cancer.
Kossman DA, Williams NI, Domchek SM, Kurzer MS, Stopfer JE, Schmitz KH.
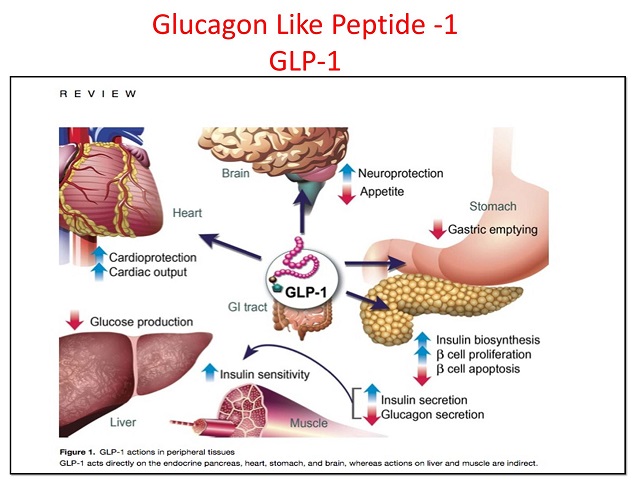
Glucagon-Like Peptide 1 (GLP-1)
Il Glucagon-Like Peptide 1 (GLP-1) è un ormone proteico gastrointestinale che viene prodotto dalle cellule L dell’ileo e del colon nel momento in cui ciò che si mangia entra nell’intestino. Il GLP-1 svolge un ruolo importante nel mantenere stabili i livelli di glucosio nel sangue e nel regolare il senso di sazietà.
I ricercatori ritengono che la diminuzione dell’appetito che si verifica subito dopo gli interventi chirurgici per perdere peso, in particolare dopo l’intervento chirurgico di bypass gastrico (Roux-en-Y), è in parte dovuta a un aumento della produzione di GLP-1.
Circulation. 2015 Mar 10;131(10):871-81.
Rapid and body weight-independent improvement of endothelial and high-density lipoprotein function after Roux-en-Y gastric bypass: role of glucagon-like peptide-1.
Osto E, Doytcheva P, Corteville C, Bueter M, Dörig C, Stivala S, Buhmann H, Colin S, Rohrer L, Hasballa R, Tailleux A, Wolfrum C, Tona F, Manz J, Vetter D, Spliethoff K, Vanhoutte PM, Landmesser U, Pattou F, Staels B, Matter CM, Lutz TA, Lüscher TF
In uno studio, gli uomini a cui è stata somministrata una soluzione di GLP-1 durante la prima colazione hanno riferito di sentirsi più sazi e hanno mangiato in media il 12% di calorie in meno a pranzo.
J Clin Invest. 1998 Feb 1;101(3):515-20.
Glucagon-like peptide 1 promotes satiety and suppresses energy intake in humans.
Flint A, Raben A, Astrup A, Holst JJ
Per aumentare il GLP-1 si suggerisce di:
- Mangiare più alimenti proteici: i cibi ad alto contenuto proteico favoriscono la sintesi di GLP-1 e migliorano la sensibilità all’insulina.
Food Chem. 2015 Dec 15;189:120-8.
Whey proteins have beneficial effects on intestinal enteroendocrine cells stimulating cell growth and increasing the production and secretion of incretin hormones.
Gillespie AL, Calderwood D, Hobson L, Green BD.
- Mangiare più cibi antiinfiammatori: l’infiammazione cronica è legata una ridotta produzione di GLP-1, per cui è bene mangiare più vegetali ricchi di antiossidanti e di grassi buoni come gli omega-3.
- Mangiare più verdure a foglia verde: Le verdure a foglia verde sono tra le più ricche di antiossidanti. In uno studio, le donne che hanno consumato verdure a foglia verde quotidianamente, come gli spinaci e i cavoli, hanno avuto un aumento significativo nei livelli di GLP-1 e hanno perso più peso rispetto al gruppo di controllo.
Appetite. 2014 Oct;81:295-304.
Body weight loss, reduced urge for palatable food and increased release of GLP-1 through daily supplementation with green-plant membranes for three months in overweight women.
Montelius C, Erlandsson D, Vitija E, Stenblom EL, Egecioglu E, Erlanson-Albertsson C.
- Probiotici: come già accennato precedentemente, gli alimenti ricchi di probiotici (e indirettamente anche quelli contenenti prebiotici) sono necessari per una buona flora batterica intestinale, a sua volta utile per la salute generale dell’organismo e per migliorare i livelli di alcuni ormoni, tra cui anche il GLP-1. In uno studio, un integratore di probiotici è risultato efficace nell’aumentare il GLP-1 portando a una riduzione dell’assunzione di cibo.
J Biol Chem. 2013 Aug 30;288(35):25088-97.
Beneficial metabolic effects of a probiotic via butyrate-induced GLP-1 hormone secretion.
Yadav H1, Lee JH, Lloyd J, Walter P, Rane SG.
 L’Obesità è una patologia correlata allo sviluppo di altre malattie come diabete, ipertensione arteriosa, dislipidemie, patologie respiratorie, sindrome metabolica, osteoartrosi; molte di queste aumentano il rischio cardiovascolare cioè la probabilità di avere eventi come ictus o malattia coronarica/infarto miocardico che portano ad una peggiore qualità di vita o addirittura ad una morte prematura.
L’Obesità è una patologia correlata allo sviluppo di altre malattie come diabete, ipertensione arteriosa, dislipidemie, patologie respiratorie, sindrome metabolica, osteoartrosi; molte di queste aumentano il rischio cardiovascolare cioè la probabilità di avere eventi come ictus o malattia coronarica/infarto miocardico che portano ad una peggiore qualità di vita o addirittura ad una morte prematura.


 Un motore “programmato” per soddisfare le esigenze di un’auto presenta seri problemi quando si trova a dover muovere un camion. Allo stesso modo animare un corpo che è aumentato eccessivamente rispetto al peso abituale è una fatica eccessiva per il cuore programmato per una struttura che era molto più leggera.
Un motore “programmato” per soddisfare le esigenze di un’auto presenta seri problemi quando si trova a dover muovere un camion. Allo stesso modo animare un corpo che è aumentato eccessivamente rispetto al peso abituale è una fatica eccessiva per il cuore programmato per una struttura che era molto più leggera.
 Il cuore, per consentire al sangue di raggiungere ogni zona del corpo, deve aumentare il ritmo e la forza dei battiti, questo fa salire i valori della pressione arteriosa.
Il cuore, per consentire al sangue di raggiungere ogni zona del corpo, deve aumentare il ritmo e la forza dei battiti, questo fa salire i valori della pressione arteriosa.
 A causa di un’esagerata massa corporea, lo scheletro si trova a dover sopportare un peso doppio rispetto al normale.
A causa di un’esagerata massa corporea, lo scheletro si trova a dover sopportare un peso doppio rispetto al normale.











 In Italia l’eccesso ponderale impatta per circa 4,5 miliardi di euro l’anno sulla spesa sanitaria e il costo indiretto è stimabile a 9 miliardi di euro.
In Italia l’eccesso ponderale impatta per circa 4,5 miliardi di euro l’anno sulla spesa sanitaria e il costo indiretto è stimabile a 9 miliardi di euro.



 La treonina è un aminoacido essenziale con spiccate funzioni depurative dell’organismo in generale e in particolar modo di fegato e reni.
La treonina è un aminoacido essenziale con spiccate funzioni depurative dell’organismo in generale e in particolar modo di fegato e reni.
 La tirosina, superata la barriera emato-encefalica, giunge all’interno del neurone cerebrale, dove subisce una serie di cambiamenti fino a diventare dopamina che regola l’umore e la prontezza mentale e favorisce la nostra capacità di adattarci a situazioni di ansia, fatica e stress.
La tirosina, superata la barriera emato-encefalica, giunge all’interno del neurone cerebrale, dove subisce una serie di cambiamenti fino a diventare dopamina che regola l’umore e la prontezza mentale e favorisce la nostra capacità di adattarci a situazioni di ansia, fatica e stress.
 La tirosina superata la cellula tiroidea dentro il follicolo della tiroide è la base per la formazione degli ormoni T3 e T4.
La tirosina superata la cellula tiroidea dentro il follicolo della tiroide è la base per la formazione degli ormoni T3 e T4.





















